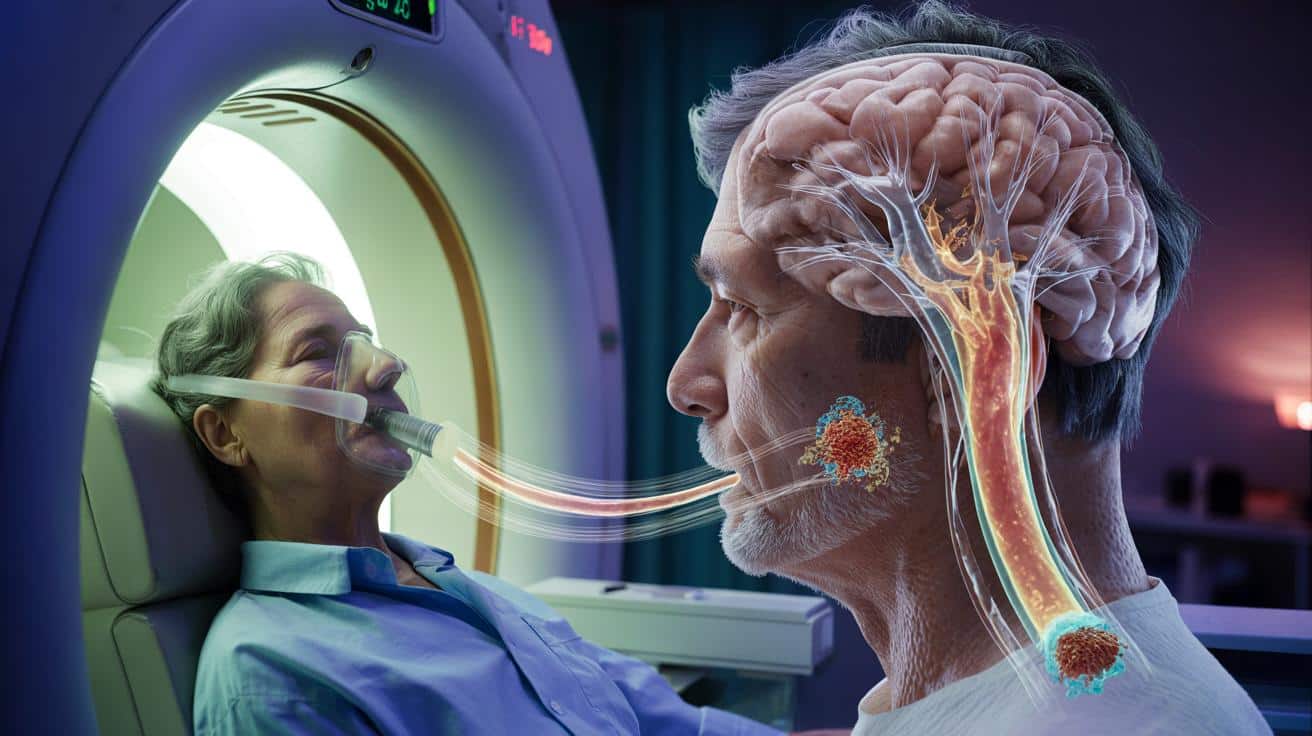
Eine US-Studie legt nahe, dass gezielte CO₂-Impulse den Reinigungsfluss im Gehirn ankurbeln können. Vor allem bei Parkinson rückt damit ein bisher wenig beachteter Mechanismus ins Rampenlicht – mit möglichen Folgen auch für Alzheimer.
Wie Kohlendioxid plötzlich zur Gehirnkur wird
Kohlendioxid gilt meist als Abfallgas, das wir beim Ausatmen loswerden wollen. Das neue Forschungsergebnis stellt dieses Bild teilweise auf den Kopf. Wer für sehr kurze Phasen etwas mehr CO₂ einatmet, könnte dem Gehirn helfen, schädliche Stoffe schneller abzutransportieren.
Genau das hat ein Team der University of New Mexico und des Mind Research Network gezeigt. Die Forschenden untersuchten ältere Menschen mit und ohne Parkinson und setzten sie einem kontrollierten Atemexperiment aus.
Gezielte CO₂-Pulse veränderten messbar den Fluss der Gehirnflüssigkeit und erhöhten die Menge an „Gehirnmüll“ im Blut – ein Hinweis auf verstärkte Reinigung.
Das versteckte Abwassersystem im Kopf
Im Mittelpunkt steht das sogenannte glymphatische System. Es handelt sich dabei um eine Art Reinigungsnetzwerk des Gehirns, das erst vor wenigen Jahren bei Menschen beschrieben wurde. Es nutzt die klare Gehirnflüssigkeit, den Liquor (Liquor cerebrospinalis), um zwischen den Nervenzellen aufzuräumen.
Diese Flüssigkeit umspült Gehirn und Rückenmark. In der Nacht, vor allem im Tiefschlaf, schiebt sie sich in langsamen Wellen durch das Gewebe und schwemmt Proteine und andere Abfälle Richtung Blutkreislauf.
Bei Parkinson-Patienten beobachtet man häufig Schlafstörungen. Parallel dazu lagern sich fehlgefaltete Proteine, etwa Alpha-Synuclein, im Gehirn ab. Viele Fachleute vermuten: Wenn das nächtliche Reinigungssystem schwächelt, häufen sich diese Stoffe an und können Nervenzellen schädigen.
Der Versuchsaufbau: CO₂-Pulse im MRT
Um diesen Verdacht zu testen, rekrutierte das Team 63 ältere Erwachsene, darunter 30 mit Parkinson. Alle lagen im MRT, während sie eine genau gesteuerte Mischung aus Luft und CO₂ einatmeten.
Die Probanden atmeten dabei in Zyklen: rund 35 Sekunden lang erhöhte CO₂-Konzentration, gefolgt von normaler Luft. Diese Methode heißt „intermittente Hyperkapnie“ – eine vorübergehende Erhöhung des Kohlendioxidgehalts im Blut.
➡️ Kein Natron, kein Essig: Dieser Trick macht die Gummidichtung der Waschmaschine wie neu
➡️ Die 7 gesundheitsschädlichsten Joghurts, die Sie besser nicht essen sollten – und warum
➡️ Weder roh noch trocken: Der Trick eines Sternekochs, damit Ofenkartoffeln schneller garen
➡️ Dieser Joghurt wird von UFC-Que Choisir angeprangert: eine echte Abzocke?
Während dieser Atemzyklen beobachteten die Forschenden, wie sich Blutgefäße im Gehirn weiteten und wieder verengten – wie eine Pumpe direkt neben den Flüssigkeitskanälen des Gehirns.
Mit Hilfe der MRT-BOLD-Bildgebung ließen sich die Veränderungen im Blutfluss und im Strom der Gehirnflüssigkeit nachverfolgen. Sowohl bei gesunden Personen als auch bei Parkinson-Betroffenen veränderte sich der Liquorfluss messbar.
Mehr Abfallstoffe im Blut – ein gutes Zeichen
In einem zweiten, kleineren Versuch nahmen zehn Personen teil, fünf von ihnen mit Parkinson. Sie absolvierten drei Sitzungen von je zehn Minuten intermittenter Hyperkapnie. Anschließend wurde ihnen mehrmals Blut abgenommen: etwa 45, 90 und 150 Minuten nach den CO₂-Sitzungen.
Die Analysen zeigten: Nach den Atemphasen stieg die Menge an Abbauprodukten aus dem Gehirn im Blut an. Das deutet darauf hin, dass mehr Stoffe aus dem Gehirngewebe in den Blutkreislauf gelangten.
Bei einer Person fand sich im Blut Amyloid-Beta, ein Protein, das eng mit Alzheimer verknüpft ist. Nach den CO₂-Interventionen nahm seine Konzentration im Plasma deutlich zu – ein starkes Signal, dass diese Moleküle aus dem Gehirn herausbefördert wurden.
Die Autorinnen und Autoren sehen in der Methode eine potenzielle krankheitsmodifizierende Strategie – nicht nur bei Parkinson, sondern auch bei Alzheimer.
Warum CO₂ den Gehirnfluss antreibt
Physiologisch reagiert der Körper sehr sensibel auf CO₂. Steigt der Gehalt im Blut, erweitern sich die Hirngefäße, um mehr Blut durch das Gewebe zu schicken. Sinkt der CO₂-Wert wieder, verengen sie sich.
Dieses rhythmische Weiten und Engen wirkt wie eine mechanische Unterstützung für die Strömung der Gehirnflüssigkeit entlang der Gefäße. Die Liquorbewegung hängt eng mit diesen Gefäßänderungen zusammen und treibt das glymphatische System an.
Gerade bei Parkinson gelten diese Anpassungsmechanismen der Hirndurchblutung als eingeschränkt. Der neue Ansatz versucht, diese starre Regulation wieder etwas „durchzuschütteln“ – mit kurzer, kontrollierter CO₂-Belastung statt mit Medikamenten.
- Gefäße weiten sich: Mehr CO₂ im Blut → Blutgefäße im Gehirn öffnen sich.
- Liquor wird bewegt: Die Gefäßbewegung schiebt die Gehirnflüssigkeit an.
- Abfall gelangt ins Blut: Proteine und Stoffwechselprodukte verlassen das Gewebe.
Was die Studie noch nicht beantworten kann
Die Daten zeigen momentane Effekte, keine langfristige Wirkung. Noch ist unklar, ob dadurch tatsächlich Nervenzellen geschützt werden oder sich das Fortschreiten von Parkinson verlangsamen lässt.
Ungeklärt bleibt auch die Rolle der toxischen Proteine selbst. Wir wissen, dass sie sich anreichern und mit Parkinson oder Alzheimer zusammenhängen. Ob sie Hauptverursacher oder nur Begleiterscheinungen sind, diskutiert die Forschung intensiv.
Dazu kommt: Die Versuche fanden unter streng kontrollierten Bedingungen statt, mit Überwachung im MRT und genauer Messung der Atemluft. Für eine Anwendung im Alltag oder in der Klinik fehlen standardisierte Protokolle und Sicherheitsdaten.
| Frage | Aktueller Stand |
|---|---|
| Verringert CO₂-Intervallatmung Symptome? | Unbekannt, bislang nur kurzfristige Biomarker gemessen. |
| Wirkt die Methode langfristig schützend? | Noch keine Langzeitstudien, nur Pilotdaten. |
| Ist die Anwendung außerhalb von Studien sicher? | Noch nicht geklärt, keine Empfehlung zur Selbstanwendung. |
Kann bewusste Atmung ähnliches leisten?
Spannend ist die nächste Frage der Forschenden: Lässt sich ein Teil des Effekts auch ohne Technik erreichen, nur mit Atempraktiken? Das Team untersucht aktuell, ob Methoden wie Yoga, Tai Chi oder Qigong den CO₂-Gehalt im Blut in ähnlichen Mustern verändern können.
Viele dieser Übungen setzen auf langsame, tiefe Bauchatmung und Pausen zwischen Ein- und Ausatmen. Dadurch verschieben sich Sauerstoff- und Kohlendioxidspiegel im Blut geringfügig. Diese feinen Veränderungen könnten theoretisch die Hirngefäße stimulieren.
Die Hypothese: Wer regelmäßig strukturiert atmet, könnte seinem glymphatischen System helfen – ohne Maske, ohne Labor, aber mit Training und Disziplin.
Gesicherte Beweise dafür gibt es noch nicht. Die neue Studie liefert allerdings eine klare Richtung für künftige Forschungsprojekte, die Atemtechniken, Gehirnreinigung und neurodegenerative Erkrankungen gemeinsam betrachten.
Was Parkinson-Betroffene jetzt mitnehmen können
Die Ergebnisse rechtfertigen keinen unkontrollierten Einsatz von CO₂. Trotzdem zeichnen sie ein etwas hoffnungsvolleres Bild: Das Gehirn bleibt auch im hohen Alter formbar und reagiert selbst auf scheinbar banale Reize wie die Zusammensetzung der Atemluft.
Für Patientinnen und Patienten mit Parkinson rücken damit drei Punkte in den Fokus:
- Schlafqualität verbessern: Erholsamer Tiefschlaf unterstützt das glymphatische System von Natur aus.
- Bewegung und Kreislauf: Regelmäßige Aktivität stabilisiert die Hirndurchblutung.
- Atemtechniken ausprobieren: Unter Anleitung lassen sich sanfte Methoden in den Alltag integrieren.
Begriffsklärung: Was hinter dem glymphatischen System steckt
Der Begriff „glymphatisch“ kombiniert „Glia“ und „lymphatisch“. Gliazellen unterstützen die Nervenzellen strukturell und funktionell. Das klassische Lymphsystem, das im Körper Abfallstoffe aus dem Gewebe transportiert, endet am Rand des Gehirns. Innerhalb des Schädels übernehmen daher spezielle Flüssigkeitswege diese Aufgabe.
Zwischen den Blutgefäßen und den Nervenzellen bilden sich Kanäle, in denen die Gehirnflüssigkeit zirkuliert. Pulsierende Gefäße, Atembewegungen und wahrscheinlich auch Änderungen im CO₂-Spiegel treiben diesen Fluss an. So gelangen Proteine, Abbauprodukte und überschüssige Stoffe aus dem empfindlichen Gewebe, ohne direkt über das normale Lymphsystem zu laufen.
Praxisszenario: Wie eine zukünftige Therapie aussehen könnte
Stellen wir uns eine neurologische Ambulanz in zehn oder fünfzehn Jahren vor: Parkinson-Patienten kommen nicht nur zur Medikamenteneinstellung, sondern auch zu regelmäßigen „Clearance-Sitzungen“.
Sie setzen eine spezielle Atemmaske auf, atmen in definierten CO₂-Pulsen, während ihre Vitalparameter überwacht werden. Parallel dazu trainieren sie zu Hause einfache Atemroutinen, die ein ähnliches Muster unterstützen sollen. Bluttests messen in der Folge, wie sich bestimmte Proteinwerte verändern.
Noch bleibt dieses Szenario spekulativ. Die aktuelle Studie bildet aber einen Baustein auf dem Weg zu Therapien, die viel tiefer im Stoffwechsel des Gehirns ansetzen – nicht nur an den Symptomen von Parkinson, sondern an den Prozessen der Selbstreinigung, die in jeder Nacht leise im Hintergrund arbeiten.